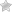Типы и технология проведения аллергических кожных проб

Для назначения адекватного лечения необходимо точно определить, какие именно вещества вызывают нестандартные реакции в организме. Это выясняют методом проведения различных тестов на аллергию: прямых и косвенных, качественных и количественных. Все они делаются идентичным способом: осуществлением прямого контакта кожи пациента с потенциальным раздражителем. Тестирование возможно только во время ремиссии, когда у больного полностью отсутствуют признаки аллергического заболевания.
Доктор дает направление на кожно-аллергические пробы при следующих аллергических проявлениях:
- Аллергический ринит или конъюнктивит – состояния, характеризующиеся покраснением и резью в глазах, слезотечением, обильным ринитом.
- Пищевые аллергии с зудящими высыпаниями на коже.
- Бронхиальная астма с одышкой, затрудненностью дыхания, удушьем.
- Аллергический дерматит с красными высыпаниями и зудом.
- Лекарственный аллергический дерматит – реакция организма на некоторые медикаменты.
- Сезонная аллергия на пыльцу растений с постоянным чиханием, насморком и заложенностью носа.
Кожные аллергические пробы – это особенный метод диагностики, для которого на сегодня используют более 3 тысяч препаратов, и их количество постоянно увеличивается. В каждом из диагностических тестов заключен раздражитель, потенциально способный вызвать аллергическую реакцию. Для их производства используют пыльцу некоторых растений, частицы шерсти животных, пыли, пищевых волокон, искусственных и химических веществ, клетки грибов, клещей, бактерий. Есть несколько способов проведения подобных проб.
Виды кожных проб на аллергию
 Скарификационные пробы применяются в традиционной медицине уже достаточно давно, но по-прежнему остаются одними из самых достоверных. Процедуру проводят так:
Скарификационные пробы применяются в традиционной медицине уже достаточно давно, но по-прежнему остаются одними из самых достоверных. Процедуру проводят так:
- кожу на внутренней стороне руки протирают дезинфицирующим раствором (от запястья до локтевого сгиба);
- пробы вероятных раздражителей по капле наносят на кожу руки;
- под каждой каплей слегка царапают кожный покров при помощи специального металлического скарификатора (инструмент одноразовый, стерильный);
- просят пациента на протяжении 20 минут держать руку неподвижно, чтобы капли проб не растеклись и не перемешались между собой.
По завершении этого времени доктор определяет, на какой из проб появилась реакция в виде волдыря или изменения цвета кожи.
Примерно по такой же технологии проводят прик-тесты. Разница состоит лишь в том, что после нанесения тестовых капель кожу на руке не царапают, а делают прокол иглой.
Самый современный и неинвазивный из существующих методов кожных тестов – аппликация. Для нее используются готовые диагностические средства с уже нанесенными аллергенами. На каждой из полосок может размещаться до десяти различных аллергенов.
 Проба проводится так:
Проба проводится так:
- очищают большой участок кожи (чаще всего на спине) и наклеивают на него тестовые полоски при помощи липкой ленты;
- пробы нельзя снимать в течение двух дней (душ принимать тоже нельзя);
- по истечении 48 часов полоски снимают и оценивают результаты проб.
Но не всегда для эффективной диагностики требуется столь длительное время, все зависит от аллергена. После расшифровки как первичных, так и поздних проб пациенту выдают бланк с результатами, на котором возле каждого вероятного аллергена должно стоять:
- положительный;
- слабоположительный;
- сомнительный;
- отрицательный.
Каждое исследование может включать в себя выявление реакции организма на 10-15 аллергенов. При проведении количественной пробы (определения степени восприимчивости к определенному типу раздражителя) возможно использование одного и того же вещества, но в разных концентрациях.
http://proallergiju.ru/www.youtube.com/watch?v=LeIXh6NOBck
Для более точной постановки диагноза современные медицинские методики позволяют определить антитела к возбудителю по результатам специального анализа крови в дополнение к кожным пробам.
Прямые, косвенные и провокационные кожные тесты
Прямые аллергологические пробы – это технология обследования, направленная на диагностику определенной болезни. При прямых тестах аллерген контактирует с кожей в результате повреждения эпидермиса или без него путем нанесения капли раздражителя с содержанием данного аллергена (скарификационные, прик-тесты, аппликации).

Косвенные пробы – это подкожное введение раздражителя и последующее взятие анализа крови пациента на определение количества антител. По результатам определяют тип аллергической реакции.
К провокационным относится реакция Прауснитца – Кюстрена, когда сыворотка крови больного вводится здоровому человеку. После 24 часов фиксируется уровень антител в коже, а затем на тот же участок наносится аллерген. Применение этой технологии строго ограничено, поскольку она всегда оставляет вероятность заражения больного в случае наличия скрытой инфекции у донора. Необходимость проведения провокационных проб возникает, если данные анамнеза и проведенных тестов не совпадают.
Выбор типа пробы зависит от заболевания, предполагаемого уровня чувствительности, типа аллергена, реактивности эпидермиса.
Прием антигистаминных и седативных препаратов значительно снижает реактивность, поэтому перед проведением проб необходимо в течение недели воздержаться от их применения.
Кожные пробы на аллергию: подготовка и противопоказания
Подготовка к процедуре включает наблюдение за состоянием пациента с целью точного определения времени последней аллергической реакции, после которой должно пройти не меньше 30 дней. Всегда нужно быть готовым к тому, что при проведении теста может возникнуть экстренная ситуация в случае непредвиденной реакции на препарат. Поэтому такие пробы необходимо сдавать только в медицинских учреждениях под контролем медперсонала (несмотря на то, что полоски-пробы можно свободно приобрести в аптеках).
 Сама процедура безболезненна и малоинвазивна, поэтому перед ее проведением необходимо успокоиться и настроиться положительно. Результат пробы обычно выдают через 20 минут, несколько часов или двое суток (в зависимости от тестируемого аллергена).
Сама процедура безболезненна и малоинвазивна, поэтому перед ее проведением необходимо успокоиться и настроиться положительно. Результат пробы обычно выдают через 20 минут, несколько часов или двое суток (в зависимости от тестируемого аллергена).
Противопоказанием к проведению кожных тестов на аллергию является:
- любая инфекция;
- обострение хронических болезней;
- прием гормональных препаратов;
- прием антигистаминных и седативных средств;
- временной период меньше 30 дней со времени последнего обострения аллергии.
http://proallergiju.ru/www.youtube.com/watch?v=jgJHkCvEL9Q
Относительным противопоказанием является возраст свыше 60 лет и беременность. После проведения подкожных тестов обострения и побочные эффекты случаются крайне редко, но полностью их исключать все-таки нельзя. Самое тяжелое из них – анафилактический шок, о возможности развития которого всегда следует помнить и принимать необходимые меры предосторожности.